Съдържание
Лечение на астма
НАастма често е a хронично заболяване което изисква редовно лечение, дори между пристъпите. The фармацевтични продукти за контрол на астмата не осигуряват окончателно лечение. Те улесняват дишането, като увеличават отварянето на бронхите (бронходилатация) и намаляват възпалението. Повечето от тях се хващат инхалация, което им позволява да действат бързо, с възможно най -малко странични ефекти. Лекарят също се опитва да даде най -малката доза лекарства за контрол на симптомите с най -добра поносимост на лечението.
Въпреки ефективността на лечението, 6 от 10 души с астма не успяват да контролират своето симптоми. Основните причини са лошото разбиране на болестта, страхът от Странични ефекти и забравяне на лекарства. Страничните ефекти от инхалационното лечение обаче са минимални в сравнение с рисковете, свързани с тежки и чести пристъпи на астма.
Лечение на астма: разберете всичко за 2 минути
Техническа инхалация. Използването на инхалатори изглежда просто, но изисква определена техника, за да бъде ефективна. По -малко от половината астматици обаче използват правилно инхалатора си67. Различните инхалатори (инхалатори с дозирана доза, инхалатори със сух прах и пулверизатори) имат специфичен начин на употреба. Лекарят и фармацевтът могат да ви обяснят правилните действия. |
- Дозирани аерозоли. Трябва да разклатите добре аерозола и да го държите вертикално. След бавно изпразване на белите дробове, вдишайте бавно и много дълбоко през устата си, задействайки аерозола през първата секунда на вдишване. След това трябва да задържите дъха си за 5 до 10 секунди, след което бавно издишайте.
- Инхалатори за сух прах (например: Turbuhaler®). Тези системи са по -прости за използване, тъй като не изискват координирано вдъхновение и задействане. Трябва да вдишате възможно най -силно и бързо, да блокирате дишането си за 10 секунди и да издишате извън инхалатора.
- Инхалационни камери. Те се използват с инхалатор с дозирана доза при деца под 8 години и възрастни хора. При малки деца вдишването се извършва с маска за лице, която трябва да се задържи на лицето поне 6 спокойни вдишвания.
Хората с астма все повече се призовават да следят състоянието на дишането си. Например, хората с тежка астма, могат да измерват своя пиков експираторен поток у дома (пиков поток), за да коригират своето лечение според резултатите. Обучението трябва да е било направено предварително.
фармацевтични продукти
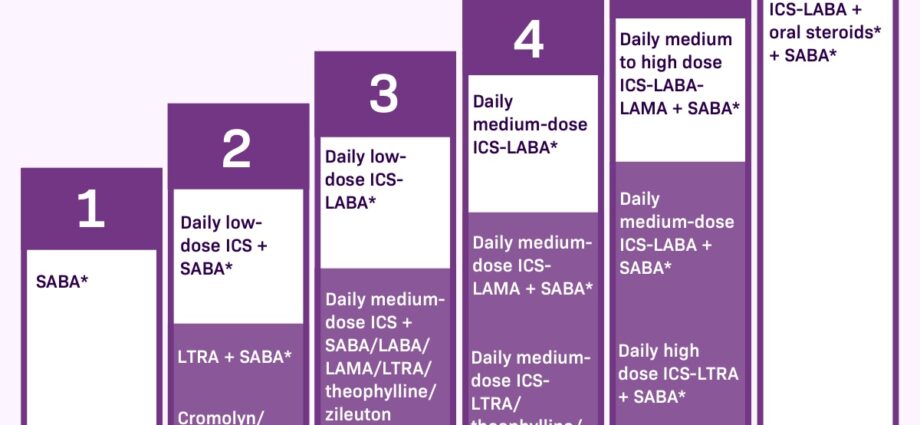
Има 2 категории на фармацевтични продукти за контрол на симптомите на астма. Първият, наречен кризисни или спасителни лекарства, трябва да се приема в случай на симптоми. Те имат незабавно облекчаващо действие, но не успокояват възпалението на бронхите.
Други лекарства са контрол или фоново лечение. Те трябва да се приемат всеки ден, дори при липса на дихателен дискомфорт, веднага щом астмата е умерена и продължителна. Те дават възможност да се намали възпалението на бронхите и да се разсеят атаките. Ако не се приемат редовно, честотата и тежестта на атаките се увеличават, както и необходимостта от спасителни лекарства.
Много хора с астма не разбират напълно разликата между лечение при кризи намлява контролно лечение. Уверете се, че разбирате за какво е всяко от вашите лекарства и колко често трябва да ги използвате. |
Кризисно (или спасително) лечение
Кризисните лекарства се означават с различни термини, включително бронходилататори бързодействащи или бета2 агонисти краткодействащи. Те се използват само за облекчаване на симптомите на пристъп (кашлица, стягане в гърдите, хрипове и задух) или преди упражнения при астма при натоварване. При лека, интермитентна астма, припадъчната терапия може да бъде единственото необходимо лекарство.
Тези лекарства включват салбутамол ((Ventoline®, Ventilastin®, Airomir®, Apo-Salvent®, Novo Salmol®) или тербуталин (Bricanyl®). Те се приемат чрез вдишване и разширяват дихателните пътища много бързо, от 1 до 3 минути. Има малко странични ефекти, ако се използват от време на време, но във високи дози те могат да причинят треперене, нервност и ускорен пулс. Когато почувствате необходимостта да го приемате често (обикновено повече от 3 пъти седмично), това означава, че астмата не е достатъчно контролирана. След това е необходимо да се прибегне до фонови лекарства за лечение на възпалението.
За хора с астма е важно винаги да носят със себе си бронходилататора, тъй като астматичен пристъп може да се случи навсякъде. Трябва да се приема при първите симптоми на пристъп и да се изчака поне 30 секунди между 2 вдишвания. |
Вдишване на ипратропиев бромид (рядко). Това е антихолинергично средство, което блокира действието на химикал, който кара мускулите в дихателните пътища да се свиват. По -малко ефективен от инхалаторните бета2 агонисти, понякога се използва в случаи на непоносимост към тях. За максимален ефект са необходими 1-2 часа.
Наркотиците като основно (контролно) лечение
За разлика от припадъците или спасителните лекарства, DMARDs (контролните) лекарства не облекчават незабавно симптомите. Те действат бавно и са ефективни в дългосрочен план за намаляване на възпалението и честотата на пристъпите. Ето защо е важно да ги приемате ежедневно.
Кортикостероиди. Кортикостероидите намаляват възпалението на дихателните пътища и следователно производството на слуз. Обикновено се приемат в малки дози като инхалация (спрей), ежедневно (например Alvesco® и Pulmicort®). Лекарят предписва възможно най -ниската ефективна доза. Те могат да се приемат и като таблетки при тежка астма за кратък период от няколко дни (пример: преднизолон, метилпреднозолон). Независимо дали се приемат чрез вдишване или в таблетки, те действат по същия начин, но инхалацията позволява много по -ниски дози, много по -локализирано действие и следователно по -малко странични ефекти. Този клас лекарства е най -ефективният за контрол на астмата. Ефектът им се усеща след няколко дни употреба.
Нежелани реакции
Приемано при вдишване и в умерени дози, кортикостероиди имат малко странични ефекти, дори ако се приемат за дълго време. Дрезгавост и дрезгавост или появата на мугует (или кандидоза, причинена от дрожди, образуващи бели петна по езика) са най -честите нежелани реакции. Следователно, трябва да изплакнете устата си след вдишване на всяка доза. Таблетките с кортикостероиди имат по-силни дългосрочни странични ефекти (отслабване на костите, повишен риск от катаракта и др.). Те са запазени за случаи на тежка астма, свързани с други лечения.
Бронходилататори с продължително действие. Те се предписват в комбинация, когато само инхалаторните кортикостероиди не са достатъчни за контролиране на симптомите на астма. The бета2 агонисти продължителното действие причинява бронходилатация за 12 часа. Тяхната ефективност може да бъде бърза за 3 до 5 минути като формотерол® (ex Foradil®, Asmelor®) или по -бавно след 15 минути като салметерол (Serevent®). Те се използват в комбинация с кортикостероиди. Има инхалатори, които комбинират двата вида лекарства като Seretide® (флутиказом / салметерол). Комбинации с формотерол (Symbicort®, Innovair® и Flutiform®) също могат да се използват като спасително лекарство, въпреки че те също действат върху възпалението в дългосрочен план.
Антилеукотриените. Приемани през устата, те намаляват възпалението, причинено от левкотриени, вещества, допринасящи за възпалителния отговор. Във Франция има антилевкотриени: монтелукаст (Singulair®). В Канада има и лезафирлукаст (Accolate®). Те могат да се използват самостоятелно или в комбинация с инхалаторни кортикостероиди. Те са показани за предотвратяване на астма при упражнения, при лека астма, за хора, чиято астма не се контролира само от инхалаторни кортикостероиди, и за тези, които злоупотребяват със спрея си.
Теофилин. Той е най -старият от бронходилататорите (например: Theostat®). Днес се използва рядко, тъй като е трудно да се намери ефективна доза без странични ефекти. Може да се предписва като таблетка, която да се приема с вечерното хранене при хора, които имат затруднения при приемането на спрейовете.
Антиимуноглобулин Е. Този клас лекарства е предназначен за лечение на тежка алергична астма при хора, чиято астма е трудно контролируема с други лечения. Омализумаб (Xolair®) е единственото лекарство в този клас, налично през 2015 г. Прилага се като подкожни инжекции веднъж или два пъти месечно.
Той наистина е важно да използвате контролиращо лекарство според указанията на Вашия лекар, дори ако няма симптоми. Без редовна употреба възпалението на бронхите продължава и пристъпите на астма могат да бъдат по -чести. |
Становището на лекаря, д -р Анабел Керян пулмолог:
Когато човек има астма, той не трябва да приема симптомите, без да прави нищо. Не трябва например да понасяте задух, малка кашлица, затруднено дишане през нощта. Не трябва да се оставя болестта да се развива, защото ако се уморим от нея, без да я лекуваме, защото тя може да разгради бронхите с течение на времето, което да доведе до трайно влошаване на симптомите, а в тежки случаи до чести вторични инфекции и хоспитализации. По -добре е да намерите с Вашия лекар минимално ефективното лечение.
Това е особено важно за родителите на деца с астма. Те често не са склонни да дават лекарства на децата си и това е разбираемо. Но в този случай те грешат. На тези деца трябва да се даде възможност да развият правилно своя дихателен капитал, за да го имат на разположение в зряла възраст. И тогава дете, което има признаци на нелекувана астма, спи лошо, има затруднения в спорта и расте по -слабо. Докато с лечението той се чувства по -добре и запазва бронхите си за в бъдеще.