Съдържание
Медиастиноскопия: всичко за изследването на медиастинума
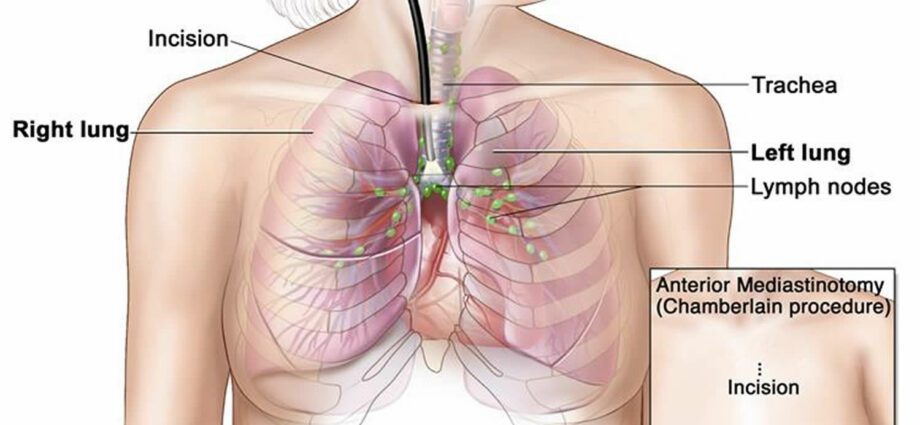
Медиастиноскопията е техника, която ви позволява визуално да изследвате вътрешността на медиастинума, областта на гръдния кош, разположена между двата белия дроб, от малък разрез на шията, без да се налага да отваряте гръдния кош. Той също така позволява да се правят биопсии.
Какво е медиастиноскопия?
Медиастиноскопията е ендоскопия на медиастинума. Тя позволява директно визуално изследване на органите, разположени между двата бели дроба, по -специално сърцето, двата основни бронха, тимуса, трахеята и хранопровода, големите кръвоносни съдове (възходящата аорта, белодробните артерии, горната вена на вената) и др.) и редица лимфни възли.
Повечето медиастиноскопия засягат лимфните възли. Всъщност рентгеновите лъчи, сканирането и ЯМР могат да покажат, че са натрупали обем, но не ни позволяват да знаем дали това аденомегалия се дължи на възпалителна патология или тумор. За да вземете решение, трябва да отидете да видите и евентуално да вземете един или повече лимфни възли, които да бъдат анализирани в лабораторията. По -общо, медиастиноскопията се използва за инспекция на подозрителните маси, които тест за образна диагностика е идентифицирал в медиастинума и, ако е необходимо, за извършване на биопсия.
Вместо да отваря гръдния кош за тази визуална проверка, медиастиноскопията използва сонда, наречена медиастиноскоп. Тази куха тръба, снабдена с оптични влакна и през която могат да се преминават малки хирургически инструменти, се въвежда в гръдния кош чрез разрез от няколко сантиметра, направен в основата на шията.
Защо се прави медиастиноскопия?
Тази хирургична процедура е чисто диагностична. Препоръчва се след конвенционални медицински образни техники (рентгенови лъчи, компютърна томография, ЯМР), когато те разкриват подозрителни маси в медиастинума. Позволява:
да се произнесе по естеството на лезиите. Лимфните възли в медиастинума могат например да бъдат подути в отговор на инфекция като туберкулоза или саркоидоза, но също така да бъдат засегнати от лимфом (рак на лимфната система) или от метастази от други видове рак (на белия дроб, гърдата или хранопровода) в частност);
да се вземат проби от тъкани или лимфни възли, в случай на съмнение относно злокачествеността на тумор или за изясняване на диагнозата. Тези биопсии, анализирани в лаборатория, дават възможност да се установи вида на тумора, неговия еволюционен стадий и неговото разширение;
да проследи развитието на някои видове рак на белия дроб, разположени от външната част на този орган, следователно видими от медиастинума.
Все повече медиастиноскопията се заменя с нови, по -малко инвазивни диагностични техники: ПЕТ сканиране, което дава възможност чрез комбиниране на инжектирането на радиоактивен продукт със скенер да се диагностицират определени видове рак или да се търсят метастази; и / или ултразвуково ръководена трансбронхиална биопсия, която включва преминаване на малка игла през устата и след това бронхите за пробиване на лимфен възел, разположен от другата страна на бронхиалната стена. Тази последна техника, която не изисква никакъв разрез, сега е разрешена от развитието на -ултразвукова бронхоскопия (използване на много гъвкав ендоскоп, снабден с малка ултразвукова сонда в края му). Но заместването на медиастиноскопията с тези две техники не винаги е възможно. Това зависи по -специално от местоположението на лезията.
По същия начин медиастиноскопията не е приложима във всички ситуации. Ако биопсичните лезии също са недостъпни по този начин (тъй като те са разположени например върху горен белодробен лоб), хирургът трябва да избере друга хирургична процедура: медиастинотомия, тоест хирургично отваряне на медиастинума, или торакоскопия, ендоскопия на гръдния кош този път преминаващ през малки разрези между ребрата.
Как се провежда този изпит?
Въпреки че е диагностичен тест, медиастиноскопията е хирургичен акт. Следователно се извършва от хирург в операционната зала и изисква хоспитализация от три или четири дни.
След обща анестезия се прави малък разрез в основата на шията, в прореза над гръдната кост. Медиастиноскопът, дълга твърда тръба, снабдена със система за осветление, се въвежда през този разрез и се спуска в медиастинума, следвайки трахеята. След това хирургът може да прегледа органите там. Ако е необходимо, той въвежда други инструменти през ендоскопа, за да извърши биопсия, за лабораторен анализ. След като инструментът бъде отстранен, разрезът се затваря с абсорбиращ шев или биологично лепило.
Този изпит продължава около час. Изписването от болницата е насрочено за следващите ден -два, след като хирурзите се уверят, че няма усложнения.
Какви са резултатите след тази операция?
Визуалната и хистологичната информация, предоставена от медиастиноскопията, дава възможност да се ориентира терапевтичната стратегия. Това зависи от диагностицираната патология.
В случай на рак, възможностите за лечение са множество и зависят от вида на тумора, неговия стадий и неговото разширение: операция (отстраняване на тумора, отстраняване на част от белия дроб и др.), Химиотерапия, лъчетерапия, имунотерапия или комбинация от няколко от тези опции.
В случай на метастази, лечението е част от плана за лечение на първичния тумор.
Ако това е възпаление или инфекция, точната причина ще бъде проучена и лекувана.
Какви са страничните ефекти?
Усложненията от този преглед са редки. Както при всяка операция, има нисък риск от реакция към упойката, кървене и синини, инфекция или проблеми с лечението. Съществува и рядък риск от увреждане на хранопровода или пневмоторакс (нараняване на белите дробове, причиняващо изтичане на въздух в плевралната кухина).
Ларингеалният нерв също може да бъде раздразнен, причинявайки временна парализа на гласните струни, което води до промяна в гласа или дрезгавост, която може да продължи няколко седмици.
Болката се усеща и в първите дни след операцията. Но предписаните болкоуспокояващи действат. Нормалните дейности могат да бъдат възобновени много бързо. Що се отнася до малкия белег, той избледнява много в рамките на два или три месеца.